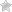Панкреатит – это заболевание, субстратом которого является воспалительный процесс в поджелудочной железе, ведущий к разрушению ее ткани. Данная патология может встретиться не только у взрослого пациента, но и у ребенка. Панкреатит у детей имеет свои особенные симптомы и лечение.
Панкреатит у детей симптомы
Содержание статьи

К деструкции органа способна привести активация собственных ферментов в выводных протоках. Данный процесс могут запустить:
- Воспалительные заболевания ЖКТ. Например, при гастродуодените пища не переваривается должным образом и провоцирует возникновение застойных явлений в кишечнике. Отток секрета поджелудочной железы затрудняется. В свою очередь, ферменты преждевременно активируются в выводных протоках органа, способствуя разрушению окружающей ткани. Деструкция приводит запуску воспалительной реакции.
- Травма живота. Например, сильный удар в переднюю брюшную стенку способен привести повреждению поджелудочной железы и, следовательно, активации аутолиза (самопереваривания).
- Врожденные аномалии строения поджелудочной железы и выводящих протоков.В таких случаях признаки панкреатита у детей начинается с самого раннего возраста.
- Нарушение оттока желчи. Если сфинктер Одди спазмирован, либо его просвет перекрыт камнем, то часть вышедшего из желчного пузыря содержимого устремляется в панкреатический проток и запускает активацию ферментов поджелудочной железы.
- Кальциноз протоков поджелудочной железы. Одна из причин – использование витамина Dв дозировке, превышающей предельно допустимую. Подобный панкреатит у детей возникает при лечении и профилактике рахита.
- Перекрытие просвета выводных протоков. В качестве препятствия, мешающего панкреатическому секрету выйти в 12-перстную кишку, могут выступать скопления паразитов, желчные камни.
Причиной, по которой возникает острый панкреатит у детей, могут выступать факторы, не вязанные с преждевременной активацией ферментов. Среди них:
- Аутоиммунное поражение паренхимы поджелудочной железы. Вследствие некоторых вирусных и бактериальных инфекций появляется аутоагрессия организма к клеткам собственных тканей. Иммунная система начинает «атаковать» поджелудочную железу и запускает процесс воспаления.
- Прямое токсическое действие на орган. Реактивный панкреатит у ребенка может быть спровоцирован приемом ряда лекарств: нестероидных (аспирин) и стероидных противовоспалительных (преднизолон) средств, петлевых диуретиков (фуросемид).
К заболеванию способно привести отравление тяжелыми металлами (например, ртутью из разбитого градусника). К сожалению, среди детей фиксируются и случаи панкреатита алкогольного генеза.
Предрасполагающим фактором, способствующим воспалению поджелудочной железы, является неправильное питание. Чаще всего развиваются признаки панкреатита у детей, употребляющих жирную пищу. Это связано с повышением нагрузки на железу и, следовательно, увеличением выработки агрессивного поджелудочного сока.
Виды и симптомы панкреатита у детей
Острый панкреатит
Острый характер течения заболевания, как правило, обусловлен выраженным воспалительным отеком паренхимы. В основном этот отек бывает спровоцирован контактом с пищевыми и лекарственными аллергенами. При отсутствии должного лечения есть риск формирования панкреонекроза: преждевременная активация ферментов приводит к самоперевариванию железы.
Воспаление поджелудочной железы у ребенка может проявляться в форме следующих синдромов:
- Болевой. Дети младшего возраста жалуются на разлитую боль по всему животу, либо вокруг пупка. Нередко она возникает через некоторое время после приема жирной пищи. Старшая возрастная группа указывает на неприятные ощущения в эпигастральной области. Сложнее с дело обстроит с грудничками: наличие боли они сигнализируют только беспокойством и плачем.
- Диспепсический. Проявляется в виде тошноты и рвоты, не приносящей облегчение (одно из основных отличий от гастрита и язвенной болезни желудка). На этом симптомы панкреатита у детей не заканчиваются: беспокоит многократная диарея, ребенок жалуется на сухость во рту и часто просит пить. При осмотре обращает на себя внимание наличие белого налета на языке.
- Астеновегетативный. Проявляется в виде слабости, вялости, потливости. Дети младшего возраста становятся плаксивыми, раздражительными.
- Гипертермия. Обычно температура тела едва достигет 37°С. Высокие показатели наблюдаются при гнойно-некротической форме острого панкреатита.
Хронический панкреатит у детей
Острый панкреатит имеет тенденцию к хронизации. Такая форма панкреатита имеет периоды ремиссии и обострения. При наличии хронического воспалительного процесса, участки функционально активной ткани поджелудочной железы навсегда замещаются нерабочей соединительной. Во время ремиссии панкреатит не имеет симптомов и поэтому часто упускается из виду. Если снова воспалилась поджелудочная железа, симптомы у детей будут сходны с таковыми при острой форме болезни.
Реактивный панкреатит у детей
Отличается от остальных тем, что возникает на фоне патологии, изначально не оказывающей прямое влияние на поджелудочную железу. Реактивный панкреатит является самой частой формой рассматриваемого заболевания. Пусковым механизмом может послужить перенесенное ОРЗ вирусной этиологии (аутоиммунная агрессия), гастроэнтерит (за счет общей дисфункции желудочно-кишечного тракта). Клинический реактивный панкреатит у ребенка не отличается от острого.
Диагностика панкреатита

Для создания полной картины болезни необходимо проведение следующих видов лабораторных исследований:
- Биохимический анализ крови (увеличение уровня амилазы, липазы, трипсина);
- Клинический анализ крови (ускорение СОЭ, лейкоцитоз преимущественно за счет нейтрофилов);
- Анализ мочи на амилазу (положительный результат);
- Копрограмма (фрагменты непереваренной пищи).
Дополнительные методы диагностики:
- УЗИ органов брюшной полости (при остром процессе – отечность паренхимы поджелудочной железы, снижение эхогенности ткани, нечеткость границ органа из-за воспаления, при хроническом –неоднородность эхоструктуры за счет соединительной ткани);
- Рентгенологическое исследование с целью дифференциальной диагностики (МРТ, КТ брюшной полости, обзорный рентген-снимок);
- Лапароскопия (в сложных диагностических случаях).
Чтобы выявить панкреатит у ребенка, симптомы, а также результаты лабораторных и дополнительных методов исследования должны быть подвергнуты комплексной оценке.
Лечение панкреатита у детей
Первые действия родителей и врачей
Развитие признаков заболевания поджелудочной железу у ребенка требует немедленного вызова врача. Во время его ожидания необходимо обеспечить ребенку полный покой. При подозрении на острый панкреатит нельзя давать пищу – это приводит к повышению нагрузки на поджелудочную железу и, следовательно, ухудшению состояния пациента. Лечение панкреатита у ребенка не имеет особых отличий, зависящих от формы заболевания.
Диета при панкреатите у ребенка
На 3 дня назначается голодная диета. Разрешено обильное питье. Оптимальный вариант – согретая негазированная вода. Устраняются внешние раздражители, запускающие рефлекторную выработку желудочного сока: запахи еды и даже зрительный контакт с пищей.
Как только «успокоится» поджелудочная железа, симптомы у ребенка станут уменьшаться, в рацион разрешено постепенное введение протертых каш без масла, сухарей из белого хлеба. Среди напитков допустимо употреблять слабо заваренный чай. Через неделю ребенку можно давать котлеты на пару, отварную рыбу, нежирные супы. Запрещено употреблять в пищу: фруктовые соки и сырые овощи, жареную еду, сладости из шоколада. После наступления ремиссии диету необходимо соблюдать, минимум, полгода.
Медикаментозная терапия
Основные цели лечения, а также назначаемые в соответствии с ними группы лекарственных средств:
- Купирование болевого синдрома. Используются анальгетики (Баралгин), а также спазмолитики (Дротаверин, Папаверин).
- Уменьшение выработки ферментов. Первый механизм, на котором основано подавление излишней панкреатической активности – это назначение препаратов, снижающих кислотность желудка. С это целью назначают ингибиторы протонной помпы (Омепразол, Пантопразол) и блокаторы H-2 гистаминовых рецепторов (Фамотидин, Ранитидин). Второй путь – уменьшение нагрузки на поджелудочную железу за счет заместительной ферментной терапии (Мезим, Креон).
- Дезинтоксикация организма. Применяют внутривенные инфузии глюкозо-солевого раствора.
Если обнаружен реактивный панкреатит, симптомы и лечение у детей не будут иметь принципиальных отличий от острого воспаления. После проведения основного курса в течение 3 месяцев,лечить ребенка продолжают приемом ферментов. Схема поддерживающей терапии: 14-дневный прием чередуется с 7-дневным перерывом.
Оперативное лечение
Если несвоевременно обнаружить панкреатит у детей, симптомы в скором времени могут приобретать угрожающий характер. Когда к болезни присоединились серьезные осложнения, решается вопрос о целесообразности хирургического вмешательства. Если панкреатит сопровождается гнойным процессом, формированием флегмон и абсцессов, то проводится резекция части органа. Лечение подобных осложнений проводится «под прикрытием» антибиотиков.
Профилактика
Меры, необходимые для первичной профилактики:
- Адекватное питание, соответствующее возрасту ребенка;
- Профилактика болезней ЖКТ;
- Предупреждение появления различных инфекций и глистных инвазий;
- Строгое соблюдение рекомендаций врача, отсутствие самолечения;
Вторичная профилактика основана на предупреждении рецидивов заболевания.Чтобы «не запустить» панкреатит у ребенка, симптомы и лечение должен знать каждый родитель. Для того чтобы избежать обострения болезни и сохранить здоровье, необходимо:
- Наблюдение у гастроэнтеролога;
- Регулярная курсовая терапия;
- Периодическое санаторно-курортное лечение.