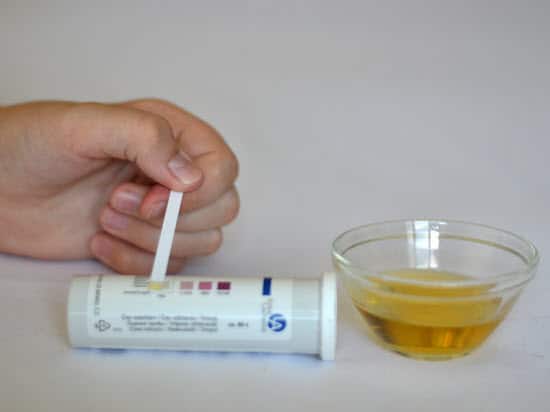
Хронический панкреатит — воспалительное явление, развитие которого происходит в поджелудочной железе, ведущее к необратимым трансформациям в клетках и тканях. В случае тяжелого течения заболевания происходит замещение значительной части ткани поджелудочной железы. При этом железистая ткань перерождается в соединительную и жировую. В органе нарушается внутренняя и наружная секреция. На уровне внешне секреторного дефицита происходит развитие ферментативной недостаточности, а на уровне внутри секреторного – нарушение толерантности к глюкозе и как следствие – сахарный диабет. Такой тип называют панкреатогенным, то есть сформировавшимся на фоне воспаления поджелудочной железы. Именно хронический панкреатит сахарный диабет (СД) и вызывает, другими словами. СД, несомненно, может протекать как самостоятельное заболевание, так что у пациентов с 1 или 2 типом диабета может развиться классический панкреатит. В таком случае панкреатит считается фоновым заболеванием.
Панкреатит и сахарный диабет: механизм развития
Содержание статьи
 Ученые еще не пришли к единогласному мнению о тонкостях патогенеза. Но не является новостью, что к диабету приводит постепенная деструкция и склерозирование инсулярного аппарата в ответ на воспалительные явления в рядом лежащих клетках, вырабатывающих пищеварительные ферменты.
Ученые еще не пришли к единогласному мнению о тонкостях патогенеза. Но не является новостью, что к диабету приводит постепенная деструкция и склерозирование инсулярного аппарата в ответ на воспалительные явления в рядом лежащих клетках, вырабатывающих пищеварительные ферменты.
Поджелудочная железа обладает свойством смешанной секреции. Первая ее функция — производство ферментов и выброс их пищеварительный тракт для переваривания пищи, вторая функция — выработка инсулина — гормона, регулирующего уровень глюкозы путем ее утилизации. Длительное течение панкреатита может грозить тем, что помимо зоны поджелудочной железы, отвечающей за пищеварение (ферментативный аппарат) будет поражена и инсулярная зона, которая находится в виде островков Лангерганса.
Другие эндокринные заболевания часто выступают триггерами. Клинически вторичный сахарный диабет напоминает СД 1 типа, но отличается отсутствием поражения тканей железы аутоантителами.
- При болезни Иценко — Кушинга стимулируется выброс гормонов коры надпочечников. А избыток кортизола снижает захват глюкозы тканями, что повышает ее уровень в крови.
- Феохромацитома — опухоль с гормональной активностью опухоль способно хаотично выбрасывать в кровь высокие дозы катехоламинов, которые, как было сказано выше, повышают сахар крови. При акромегалии высокий уровень гормона роста обладает инсулиноподобным действием. Это сопровождается тем, что ослабляется выработка инсулина поджелудочной железой и бетта — клетки постепенно атрофируются.
- Глюкагонома производит контринсулярный гормон глюкагон. При повышенной его секреции возникает дисбаланс эндокринной системы, отвечающей за углеводный обмен и снова возникает диабет.
- Гемохроматоз способствует повышенной акумуляции железа в поджелудочной железе, а это ведет к ее повреждению, в том числе и к повреждению бетта-клеток.
- Болезнь Вильсона-Коновалова сопровождается избыточным накоплением меди в печени, а это нарушает депонирование в ней глюкозы и как следствие ведет к диабету.
Синдром Кона связан с нарушением обмена калия. Гепатоциты печени не могут обойтись без помощи калиевого насоса, утилизируя глюкозу. И в этом случае также возникает симптоматическая гипергликемия.
Кроме эндокринных заболеваний, тем или иным путем повышающих глюкозу, возможно поражения поджелудочной железы. Сюда относятся постпанкреатоэктомические осложнения, рак поджелудочной железы, соматостатинома. Поджелудочная железа, кроме того, может быть мишенью при воздействии опасных ядов на организм (пестициды, глюкокортикостероиды) Развитие гипергликемии и диабета при этом происходит по сходному пути.
Панкреатогенный диабет: причины и симптомы
Ведущее звено патогенеза панкреатогенного СД- прогрессирующий склероз и деструкция инсулярного аппарата (не каждая бетта — клетка, а определенный их процент) Некоторые ученые не исключают аутоимунные причины развития заболевания.

Развивается панкреатогенный диабет, который отличается от диабета 1 или 2 типа:
- При инсулинотерапии чаще гипогликемические эпизоды.
- Дефицит инсулина обуславливает более частые случаи кетоацидоза.
- Панкреатогеный диабет легче поддается коррекции низкоуглеводной диетой.
- Более эффективно поддается лечению таблетированными средствами против диабета.
Классический сахарный диабет 2 типа развивается на фоне полной или частичной инсулярной недостаточности. Инсулярная недостаточность развивается вследствие инсулинорезистентности, которая, в свою очередь предстает как явление, ставшее следствием гиперкалорийного питания с преобладанием низкомолекулярных углеводов. В отличие от СД 2 типа панкреатогенный диабет развивается в результате прямого повреждения бета клеток ферментами.
Панкреатит при сахарном диабете (второе заболевание развилось самостоятельное, а первое является фоном) выглядит иначе: воспаление поджелудочной носит хронический характер, нет обострений, преобладает вялотекущий тип течения.
Самый высокая группа риска — люди, страдающие алкоголизмом. Более чем у 50% больных начинают развиваться панкреатиты алкогольного генеза. К группам риска относятся страдающие гастродуоденальными язвами, люди с тенденцией к белковой недостаточности.
Заболевание сопровождается тремя основными явлениями: диабет, болевой синдром и нарушенная функция пищеварительного тракта. Клинически и патогенетически болезнь можно описать так:
- Сперва происходит чередование процессов обострения и ремиссии заболевания. При этом возникает болевой синдром с болью разной интенсивности или локализации. Период длится 10 лет.
- На первый план выходят диспептические явления: диарея, изжога, снижение аппетита и метеоризм. Вскоре присоединяются и гипогликемические эпизоды (нарушен углеводный обмен). Гипогликемия происходит из-за всплесков уровня инсулина в крови вследствие стимуляции бетта-клеток агрессивными ферментами поджелудочной.
- В ходе диффузного поражения поджелудочной железы клетки и ткани продолжают разрушаться, вскоре формируется нарушенная толерантность к глюкозе. Тощаковый сахар при этом в пределах нормы, но после еды или глюкозотолерантного теста выше нормы.
- Когда гипергликемия возрастает, и декомпенсация углеводного обмена достигает пика, развивается сахарный диабет. Диабет дебютирует у 30 больных с длительно текущим хроническим панкреатитом, а это в 2 раза чаще, чем диабет, вызванный другими причинами.
Растительная диета при панкреатите и сахарном диабете
Несмотря на большое разнообразие противодиабетических средств и медикаментов для лечения панкреатита, диетотерапия является основой при лечении сахарного диабета, особенно сочетающегося с панкреатитом. К каждому из заболеваний показано уникальное питание, поэтому диета при панкреатите и сахарном диабете отличается особой строгостью. Категорически запрещено употреблять жареную, острую, жирную еду, алкоголь. Не рекомендованы следующие продукты: мясные бульоны, яблоки, капуста. Пища белкового происхождения не должна превышать 200 грамм в сутки.
Сырые овощи и фрукты в принципе являются основой диеты любого человека, так как геном человека разумного на протяжении многих миллионов лет эволюции был приспособлен к пище растительного происхождения. Белок животного происхождения будет стимулировать выработку агрессивных пищеварительных ферментов больного, что неадекватно отразится на и так уже поврежденной этими ферментами железе и течении заболевания. Поэтому диабетикам и больным панкреатитом рекомендована растительная пища, в случае, если:
- Нет обострения панкреатита.
- Это не первые 2 года панкреатита.
- Плоды мягкой консистенции.
- Кожура удалена (грубая клетчатка вызывает метеоризм).
- Овощи и фрукты употребляются малыми порциями.
Сахарный диабет развивается отнюдь не у всех больных с панкреатитом. Поражение поджелудочной железы приводит к диабету в 30% случаев. Панкреатит и диабет «идут в ногу», потому что поражается один и тот же орган — поджелудочная железа.
Независимо от того, самостоятельно ли протекают эти заболевания или взаимообусловлены, терапия требует внимательного подхода. Здесь назначаются препараты ферментов для лечения пищеварительной дисфункции железы и противодиабетические препараты для лечения основного заболевания (инсулин, таблетированные средства).