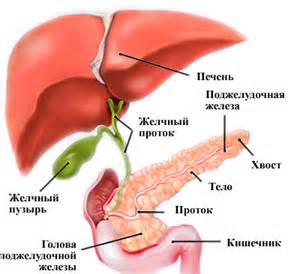
Кальцифицирующий панкреатит представляет собой воспалительное заболевания поджелудочной железы, для которого характерны конкременты с высокой степенью кальцификации (отложение солей кальция в тканях). Что приводит к образованию данной формы воспалительного процесса поджелудочной железы? Каковы особенности протекания болезни?
Хронический кальцинозный панкреатит
Содержание статьи

По мнению докторов кальцифицирующий (кальцинозный) панкреатит тесно взаимосвязан со злоупотреблением алкогольной продукции и неправильным рационом.
В начале становления недуга формируются нерастворимые мелкие протеиновые пробки без признаков кальцификации. При рентгенографическом исследовании обнаружить такого рода конкременты не удастся. В дальнейшем образуются конкрементыс отложениями солей кальция, которые приводят к нарушению функциональности органа.
По статистике, кальцифицирующим становится почти каждый случай развития панкреатита. Например, в европейских странах группу риска составляют состоятельные мужчины в возрасте от 30 лет, употребляющие алкогольные напитки в чрезмерном количестве. В то время как в странах Азии и Африки наиболее уязвимы люди обоих полов в возрасте от 10 лет, представляющие малообеспеченные слои населения, которым свойственно неправильное питание.
Причины кальцифицирующего панкреатита
Негативные факторы, которые могут привести к развитию панкреатической болезни с образованием кальцифицирующих конкрементов:
- Злоупотребление алкоголем;
- Неправильное питание;
- Наследственная предрасположенность;
- Панкреатит тропической или идиопатической этиологии.
Ключевым в этом списке является алкогольный фактор. Употребление алкоголя провоцирует раздражение оболочек желудка. Как следствие – сосудистый спазм, затрудняющий вывод панкреатического сока.
Следующая по распространенности причина – это питание, изобилующие жирами и углеводами.
На первый и второй фактор приходится до 95% всех выявленных случаях заболевания, а сочетание неправильной пищи и алкоголя – настоящая «бомба», по мнению гастроэнтерологов.
На долю генетической предрасположенности приходится около 3%. Если в вашей семье среди ближайших родственников уже встречалась данная проблема, нужно быть особенно бдительным к здоровью поджелудочной железы.
Наименее вероятно возникновение кальцифицирующего панкреатита на фоне жировой дистрофии и секреторной дисфункции (идиопатический панкреатит) или тропической разновидности воспаления поджелудочной железы.
Симптоматика и диагностика кальцифицирующего панкреатита
Размер камней в поджелудочных протоках может варьироваться от миллиметра до сантиметров в диаметре. Именно этот критерий вместе с локализаций конкрементов определяет выраженность болевых ощущений.
Заподозрить камни в поджелудочной позволяют следующие симптомы:
- Опоясывающие болевые ощущения различной интенсивности в животе, которые могут также отдавать в спину или лопатку.
- Тошнота и рвота со следами выхода желчи.
- Кал с блеском, который говорит о большом включении жира.
- Возможно развитие сахарного диабета.
- Болезненность при пальпации.
- Усиленное слюноотделение.
Анализ крови позволяет прояснить клиническую картину. На кальцифицирующий панкреатит укажут:
- Повышение белков;
- Увеличение количества липидов;
- Избыток кальция.
В соке здоровой поджелудочной железы содержится PSP-вещество, которое предупреждает формирование конкрементов. Однако при нарушении функции органа повышение в крови белков, липидов и кальция приводит к тому, что поджелудочный сок активно формируется в конкременты.
Другими методами подтверждающими или исключающими диагноз являются:
- Рентген брюшной полости. При наличии камней будут обнаружены на снимках округлые затемнения под мечевидным отростком, а также по обеим сторонам от срединной линии. Рекомендовано повторить исследование в разных проекциях.
- Ультрасонография поджелудочной железы и желчных путей.
- МРТ поджелудочной железы.
- Ретроградная холангиопанкреатография.
Лечение кальцифицирующего панкреатита
В ходе лечения специалисты прибегают к ряду методик:
- Консервативная терапия, направленная на приглушение воспалительного процесса, регуляцию кальциевого и фосфорного обмена, уменьшение отечности. Ее совмещают с приемом ферментов и строй диетой. В ряде случаев удается добиться миграции мелких конкрементов в кишечник и их самостоятельного выхода.
- Эндоскопическое удаление камней – малоинвазивный современный подход. Операция не требует длительного периода реабилитации. В целом хорошо переносится пациентами. Подходит для удаления конкрементов небольших размеров, которые локализуются в голове поджелудочной железы.
- Для избавления от крупных камней, находящихся в теле и хвосте органа, предпочтительны лапаротомия или панкреатотомия.
- Тотальная панкреатэктомия требуется исключительно при обнаружении диффузногокальциноза ткани.
Игнорировать симптомы и откладывать хирургическое вмешательство, если консервативные мероприятия оказались неэффективны, чрезвычайно опасно. Высока вероятность прогрессирования болезни и ухудшения самочувствия поджелудочной железы. Существует риск ракового перерождения эпителия панкреатических протоков.