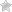Лапароскопическая операция поджелудочной железы в прежние времена проводилась с диагностической целью и для определения раковых клеток в органе. В течение последних 15 лет лапароскопия стала применяться также для того, чтобы иссечь омертвевшие ткани, дренировать псевдокисты и уничтожить новообразование. В среднем процедура занимает около трех часов.
Показания для лапароскопии поджелудочной железы
Содержание статьи
 Показаниями для проведения лапароскопической операции на поджелудочной железе являются:
Показаниями для проведения лапароскопической операции на поджелудочной железе являются:
- Необходимость качественной диагностики органа;
- Частичное или всецелое омертвление поджелудочной железы при остром приступе панкреатической болезни;
- Формирование новообразований доброкачественной или злокачественной этиологии при хронической форме панкреатита.
Лапароскопия – современный метод диагностики, преимущества которого делают процедуру оправданной:
- Безболезненность;
- Точность исследования;
- Скорая реабилитация;
- Отсутствие шрамов.
Предварительная диагностика и подготовка перед лапароскопией
Перед лапароскопическим операционным вмешательством необходимы следующие виды лабораторных и инструментальных способов исследования:
- Общий анализ крови;
- Биохимия крови;
- Компьютерная томография;
- Магниторезонансная томография;
- Ангиография;
- Биопсия.
Получив результаты, лечащий врач выносит решение о целесообразности проведения лапароскопии. Им будет составлен подробный план процедуры и того, что необходимо сделать непосредственно перед операцией:
- Визуальная диагностика, которая необходима для точного определения анатомической структуры поджелудочной железы.
- Биохимический анализ крови для установления наличия зависимости новообразования от гормонов.
- Компьютерная томография органа, призванная выбрать оптимальное место доступа к поджелудочной железе в ходе операции.
- Ультразвуковая диагностика вкупе с биопсией.
- Сдача тестов на онкомаркеры.
Особенности лапароскопии поджелудочной железы

Процедуру проводят с обезболиванием, поэтому на протяжении операции больной не испытывает мучительных ощущений. Первым делом пациенту оказывают предварительную медикаментозную подготовку к общей анестезии и хирургическому вмешательству, а после доставляют в операционный зал на каталке. Переложив больного на стол хирурга, начинают ввод наркоза. Обязательна интубация трахеи, сделав которую переходят к эндотрахеальному наркозу.
Для предупреждения тромбофлебита на ноги пациента прикрепляют датчики прерывистой компрессии. После обеззараживания передней стенки живота вокруг прикладывают стерильное белье. Для введения инструментов в брюшную полость совершают маленький разрез. Завершив иссечение омертвевших участков или удаление опухоли, аппарат аккуратно извлекают. Разрез зашивают. Устанавливают хирургический инструмент – троакар, который предназначен для прокалывания брюшной полости при необходимости высвобождения воды или газов.
Сразу после окончания хирургического вмешательства пациент направляется в отделение интенсивной терапии. Там он находится до наступления стабильного состояния. В зависимости от индивидуальных особенностей течения заболевания после его переводят в палату абдоминальной хирургии или же общее отделение.
При выписке из медицинского учреждения рекомендовано наблюдение, а также профилактическое лечение, которое состоит из специализированной диеты, коррекции питания и образа жизни.