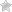Поджелудочная железа – это орган желудочно-кишечного тракта, который принимает участие в эндокринной (инсулин) и экзокринной (ферменты) секрециях. Нарушением режима и качества питания наносит необратимый вред на функции поджелудочной железы, что значительно отображается на качестве ее работы. Поэтому необходимо знать, что нельзя есть при панкреатите поджелудочной железы, что бы, избежать воспаления органа.
Что такое панкреатит и чем он опасен
Содержание статьи
 Хронический панкреатит с нарушением ферментативной функции железы – это хроническое прогрессирующее вялотекущее заболевание, которое проявляется болью в животе, нарушением пищеварения и усвоения питательных веществ.
Хронический панкреатит с нарушением ферментативной функции железы – это хроническое прогрессирующее вялотекущее заболевание, которое проявляется болью в животе, нарушением пищеварения и усвоения питательных веществ.
Причины заболевания:
- Нарушение режима питания;
- Употребление в пищу жирной еды, а также продуктов, что нельзя есть при панкреатите;
- Злоупотребление спиртными напитками;
- Употребление большого количества сахара и мучных изделий.
А также, другие заболевания желудочно-кишечного тракта – язвенная болезнь, гастриты, гастродуодениты, холециститы, желче-каменная болезнь.
Постоянное нарушение режима питания, а также употребления тяжелой для желудка пищи, приводит к нарушению выделения ферментов поджелудочной железой. В ткани железы происходит воспаление с последующим склерозированием протоков. Со временем, орган не может вырабатывать достаточное количество ферментов, для переваривания пищи. Это все сказывается на качестве пищеварения – в кале появляются не переваренные волокна, развивается вздутие в кишечнике с процессами брожения, нарушается всасывание необходимых веществ и витаминов.
Признаки обострения хронического панкреатита
Симптомы, которыми проявляется хронический панкреатит:
- Боль в животе опоясывающего характера;
- Тошнота и рвотные позывы;
- Похудение;
- Расстройство стула в виде поноса или запоров.
Кроме того, панкреатит может иметь такие проявления – общая слабость, икота, вздутие живота, сухость кожи, симптомы авитаминоза.
Диета при панкреатите поджелудочной железы в период обострения
 Основная задача диеты при панкреатите поджелудочной железы – это разработка щадящего режима питания и подбор такого питания, что бы уменьшить нагрузку на поджелудочную железу. Исключают из рациона продукты, способствующие повышению кислотности в желудке и стимулирующие выделение ферментов поджелудочной железой, поэтому каждому больному необходимо знать, что нельзя есть при хроническом панкреатите.
Основная задача диеты при панкреатите поджелудочной железы – это разработка щадящего режима питания и подбор такого питания, что бы уменьшить нагрузку на поджелудочную железу. Исключают из рациона продукты, способствующие повышению кислотности в желудке и стимулирующие выделение ферментов поджелудочной железой, поэтому каждому больному необходимо знать, что нельзя есть при хроническом панкреатите.
В период обострения хронического панкреатита назначается полный голод на 2-3 дня, до стихания симптомов. На этот период нельзя употреблять еду, даже диетическую. Больному позволено пить, если есть симптомы жажды. Дополняется лечение постельным режимом и полным покоем. На область живота – холод.
Через несколько дней после стихания симптомов обострения хронического панкреатита, вводят пищу, согласно, специально разработанной диете. В медицинской практике – это стол по Певзнеру №5.
Еда должна быть слегка теплой. Избегают горячей и холодной температуры пищи.
Отказ от продуктов
Что нельзя употреблять в рационе диеты при панкреатите поджелудочной железы:
- Категорически противопоказано употреблять жирные сорта мяса – свинину, куриную шкурку;
- Крепкие бульоны (рыбные и мясные) – исключают из рациона, поскольку, они имеют сокогонное (ферментогонное) действие и будут провоцировать болевые ощущения в желудке;
- Нельзя бобовые и капусту – они не только богаты грубой клетчаткой, но будут вызывать повышенное газообразование;
- Любые газированные напитки;
- Копченая, жареная или приготовленная на гриле еда;
- Кофе, крепкий чай, шоколад и продукты какао необходимо свести к минимуму;
- Выключают алкоголь в любом виде и свежий хлеб;
- Мороженое при панкреатите следует ограничить;
- Исключают любые приправы – лук, чеснок, перец;
- Яйца сваренные вкрутую;
- Грибы в любом виде;
- Исключают жирные сорта рыбы – сайра, скумбрия, угорь, чехоня, иваси, килька каспийская, толстолобик, нототения, осетр.
Чего нельзя есть при панкреатите — так это еще любые конфеты, пирожки и сладкий чай, поскольку, повышенное содержание сахара, в кишечнике вызывает брожение и вздутие.
Кроме того, при обострении панкреатита назначают дополнительное медикаментозное лечение, которое может включать следующие группы препаратов: ингибиторы протоновой помпы (снижают желудочную секрецию), ферментативные препараты, адсорбенты, спазмолитики, обезболивающие препараты.
Меню при обострении панкреатита поджелудочной железы
Разработка рациона
В меню включают следующие продукты питания, употребление которых обеспечивает организм необходимыми питательными веществами, но при этом не имеет раздражающего действия на поджелудочную железу. Еду готовят на пару или подают в отварном виде, и не должна содержать сырые овощи или фрукты.
Супы должны быть на воде или нежирном мясном (рыбном) бульоне. Лучше всего слизистые или протертые. Ни в коем случае, в супах не должно быть зажарки. Каши необходимо готовить на воде или на молоке, разбавленной напополам с водой.
В меню должны входить мясо и рыба. Но только не жирных сортов. Самой диетической рыбой считается треска, которая имеет 1,4% жира. Такая рыба быстро переваривается желудочно-кишечного тракта и легко усваивается. Не вызывает сильной стимуляции ферментативной функции поджелудочной железы, поэтому считается оптимальной при панкреатите.
Из мяса дают предпочтение – кролику, индейке, вырезке из говядины или грудке из курицу. Готовят мясные продукты на пару, запекают с овощами или отваривают. Можно приготовить тефтели или котлеты наполовину овощные.
 В меню включают следующие продукты питания:
В меню включают следующие продукты питания:
- Приготовленные на пару, отварные или тушеные овощи;
- «вчерашний» хлеб;
- Запеченные фрукты (яблоки);
- Нежирные молочно-кислые продукты;
- Напитки – компот, кисели, некрепкий чай;
- нежирные сорта мяса – куриная грудка, индейка, вырезка из говядины и телятины, кролик;
- нежирная морская рыба – минтай, путассу, хек, камбала, вобла, треска;
- нежирная речная рыба – лещ, окунь, щука судак, карась, линь.
Последний прием пищи, должен быть не позднее, чем за 2-3 часа до сна. Для перекуса перед сном предпочитают галетное печенье и компоты или кисели.
Составление меню
Примерное меню на один день при хроническом панкреатите. Выключены продукты, что нельзя есть при болезни поджелудочной железы и подобран рацион, максимально щадящий для организма.
Завтрак: омлет, приготовленный на пару, каша, отваренная на молоке (гречневая, рисовая или другая), пополам с водой и некрепкий чай;
Вариант: манная каша без масла, компот из сухофруктов с галетным печеньем;
Второй завтрак (ланч): нежирный творог около 100 гр, кисель или компот;
Вариант: печеное яблоко или творожная запеканка;
Обед: вегетерианский суп, отварная куриная грудка и компот из сухофруктов;
Вариант: суп без зажарки, мясной рулет на пару, отвар из шиповника;
Полдник: печеные яблоки или сухарики с отваром шиповника;
Вариант: стакан нежирного кефира;
Ужин: овощное пюре (картошка, кабачок, морковь), паровые котлеты, чай на травах;
Вариант: каша на молоке, грудка куриная отварная, кисель;
Вечерний перекус: стакан нежирного кефира или ряженки или фруктовый кисель.
Вариант: отвар шиповника.
На вопрос можно ли мороженое при панкреатите – ответ можно дать такой – ограничивают употребление жирного и очень сладкого мороженого. Можно включить в рацион мороженое только пломбир, не более, чем ½ пачки и без любых добавлений (шоколад, орехи, сгущенка).
Памятка пациенту
Каждый пациент должен знать правила употребления пищи, и что нельзя есть при панкреатите. Рассмотрим рекомендации:
- Питание должно быть дробное, то есть, небольшими порциями до 5-6 раз в день;
- Диету придерживаются не менее полу года, хотя в конечном итоге, больной должен придерживаться такой диеты на протяжении всей жизни;
- Пища должна быть калорийной, согласно потребности;
- Нельзя употреблять продукты из списка, приведенного выше, что нельзя есть при заболевании поджелудочной железы;
- Не допускается переедание;
- Можно ли при панкреатите мороженое – ограниченное употребление нежирного пломбира.
Кроме того, необходимо своевременное лечение любых заболеваний желудочно-кишечного тракта для профилактики осложнений и уменьшения количества обострений заболевания.